La procreazione medicalmente assistita o PMA è un trattamento dell’infertilità di coppia, previsto quando il concepimento naturale incontra degli ostacoli. Le cause possono riguardare la donna, l’uomo o entrambi, e in una quota significativa di casi restano senza una spiegazione precisa. Quando il concepimento naturale non è possibile, la procreazione medicalmente assistita offre tecniche diverse per complessità e invasività: dall’inseminazione intrauterina, di primo livello, alla fecondazione in vitro, che prevede la fecondazione in laboratorio e il trasferimento degli embrioni in utero. Le probabilità di successo variano in base all’età della donna, alla qualità degli embrioni e alla specializzazione del centro. Accanto agli aspetti clinici, il percorso di PMA comporta un impegno emotivo importante, che i centri più qualificati affrontano con figure di supporto dedicate alla coppia.
Quando una gravidanza non arriva, il percorso può diventare complesso, tra aspettative, dubbi e scelte da affrontare. In questi casi, la procreazione medicalmente assistita (PMA) rappresenta una possibilità concreta.
In collaborazione con il dott. Giuseppe Mario Lentini, ginecologo e responsabile PMA del Centro Florence di Firenze, approfondiamo in cosa consiste la PMA, quando si prende in considerazione e come si svolge questo cammino.
Cosa si intende per PMA?
Secondo la definizione dell’Organizzazione Mondiale della Sanità (OMS), si parla di infertilità di coppia quando, dopo 12 mesi di rapporti frequenti e non protetti, non si raggiunge una gravidanza. È in questi casi che può entrare in gioco la procreazione medicalmente assistita: un insieme di procedure mediche volte a favorire il concepimento.
Ma quali possono essere le cause all’origine dell’infertilità? Possono intervenire diversi fattori. Alcune cause interessano la donna (si parla in questi casi di “fattore femminile“), altre interessano l’uomo (“fattore maschile“), in altre situazioni ancora agiscono entrambi i fattori in contemporanea. “Esiste poi una quota di casi in cui non è possibile identificare la causa: si parla in questo caso di infertilità idiopatica”.
Guardando i dati italiani sul ricorso alla fecondazione assistita, l’incidenza di questi fattori appare così ripartita:
- nel 43% dei casi la causa è riconducibile al fattore femminile
- nel 19% risente invece del fattore maschile
- in un ulteriore 19% si ha la combinazione di entrambi i fattori.
Tra le cause femminili, una delle più rilevanti (17%) è la riduzione della riserva ovarica, ovvero la diminuzione progressiva del numero e della qualità degli ovociti disponibili. Si tratta di un fenomeno fisiologico, strettamente legato all’età: a differenza di altre cellule del corpo, infatti, gli ovociti non si rigenerano, ma sono presenti fin dalla nascita e vanno incontro nel tempo a un naturale processo di consumo e invecchiamento. Questo significa che, con il passare degli anni, non solo diminuisce la quantità di ovociti, ma si riduce anche la loro capacità di essere fecondati e di dare origine a una gravidanza evolutiva.
La fertilità femminile è massima tra i 20 e i 30 anni, inizia a calare dopo i 30 e si riduce in modo più marcato oltre i 40, fino all’esaurimento completo della riserva ovarica.
Come funziona la PMA?
Le tecniche di procreazione medicalmente assistita possono essere distinte in procedure di primo e secondo livello, in base alla complessità e all’invasività che comportano.
Le procedure di primo livello, come l’inseminazione intrauterina, sono le meno invasive: “Mirano, tramite un controllo dell’ovulazione e un trattamento del liquido seminale, a favorire l’incontro tra l’ovocita e lo spermatozoo all’interno del corpo della donna”. Sono indicate soprattutto nelle coppie giovani e senza problematiche di fertilità significative.
Le procedure di secondo livello sono le più utilizzate e comprendono la fecondazione in vitro: gli ovociti vengono prelevati dall’ovaio, fecondati in laboratorio con gli spermatozoi del partner e gli embrioni ottenuti vengono poi trasferiti nell’utero.
Negli ultimi anni è aumentato in modo significativo il ricorso alla fecondazione eterologa, ovvero con ovociti donati, soprattutto nei casi in cui la riserva ovarica sia esaurita o fortemente compromessa. Questa opzione consente di superare uno dei principali limiti biologici legati all’età, offrendo nuove possibilità anche a chi non può più utilizzare i propri ovuli. In parallelo, si sta diffondendo la crioconservazione degli ovociti, una strategia di preservazione della fertilità che permette di congelare i propri ovociti quando la loro qualità è ancora elevata, per un eventuale utilizzo futuro. Sarebbe ideale che questa procedura venisse eseguita “al massimo entro i 30-32 anni per riuscire ad avere un patrimonio riproduttivo futuro ottimale“.
Quante probabilità ci sono di rimanere incinta con la PMA?
La buona riuscita di un percorso PMA dipende da diversi fattori, primo fra tutti l’età della donna. Come si è visto, infatti, il numero e la qualità degli ovociti si riducono nel tempo, compromettendo le possibilità di una gravidanza.
In generale, “è molto importante affidarsi a un centro altamente specializzato con strumenti tecnologicamente avanzati come incubatori di ultima generazione, che consentono di monitorare costantemente lo sviluppo embrionale e individuare gli embrioni con maggiori probabilità di successo. È altrettanto determinante effettuare la diagnosi preimpianto, che permette di analizzare gli embrioni da un punto di vista genetico prima del trasferimento in utero.
Il percorso di PMA è un processo che richiede “tempo, consapevolezza e un forte impegno emotivo. La coppia deve passare attraverso diverse fasi cariche di aspettative, dubbi e spesso anche di ansie. Per questo nel nostro centro abbiamo inserito la figura del medico tutor, che segue il percorso di fecondazione assistita in tutte le sue fasi ed è un punto di riferimento per la coppia. Per rendere più agevole il percorso alle coppie, soprattutto quelle che risiedono lontano dal nostro centro, abbiamo attivato la possibilità di eseguire videoconsulenze“, riducendo al minimo gli spostamenti e le perdite di giornate lavorative.
I servizi di telemedicina sono oggi sempre più richiesti perché abbattono le distanze e rendono più accessibile il confronto con uno specialista, limitando tempi e spostamenti. Un vantaggio concreto per chi deve seguire nel tempo un percorso medico fatto di consulenze, controlli e aggiornamenti.
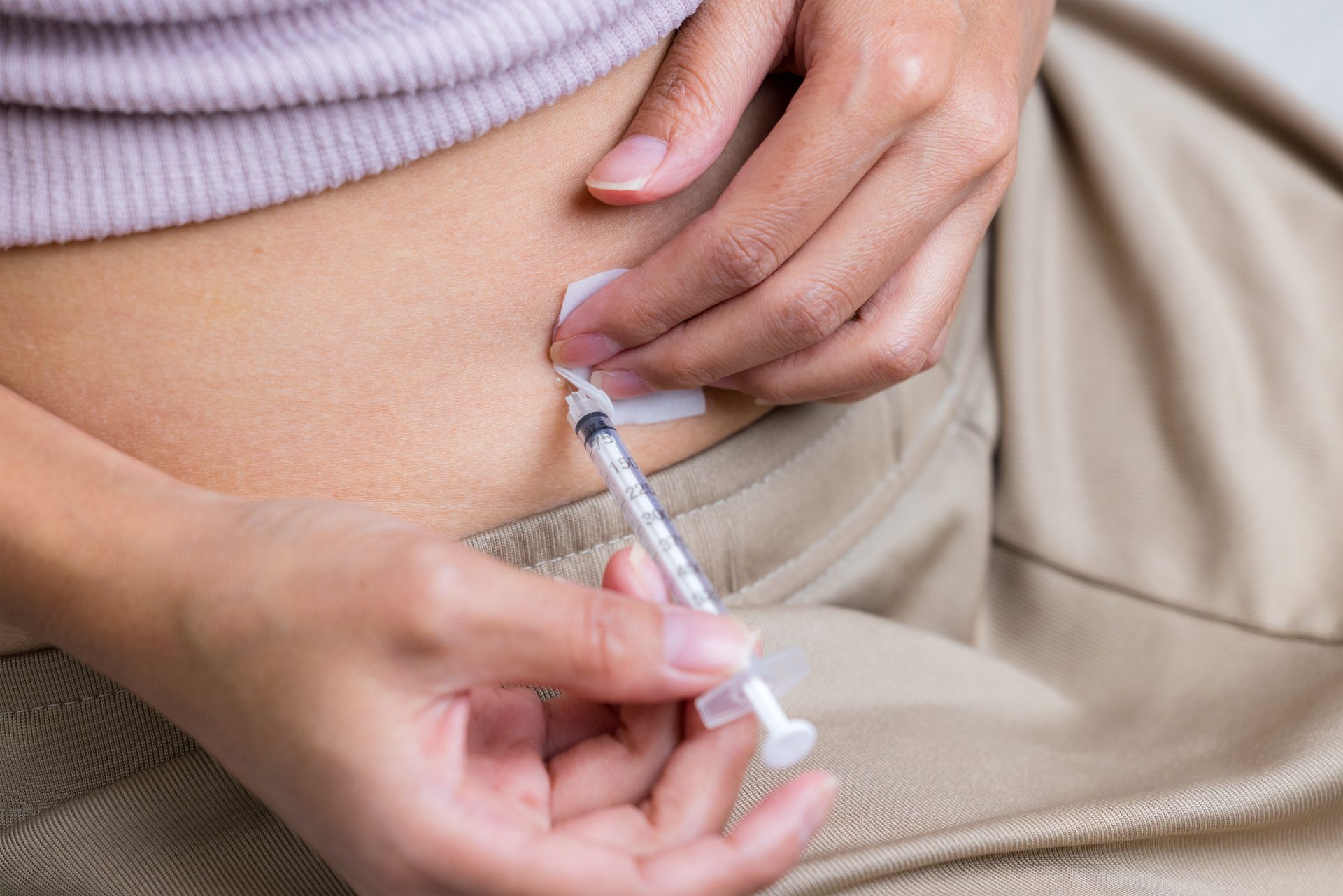
Tra le terapie previste nell’ambito della PMA ci sono trattamenti di stimolazione ovarica.
Le domande più frequenti dei pazienti
Quali sono le differenze tra le tecniche di primo e secondo livello?
Le tecniche di primo livello, come l’inseminazione intrauterina, sono poco invasive e prevedono che la fecondazione avvenga all’interno del corpo della donna, favorita da un controllo dell’ovulazione e da un trattamento del liquido seminale. Sono indicate nelle coppie giovani con problematiche di fertilità lievi. Le tecniche di secondo livello, come la fecondazione in vitro, sono più complesse: la fecondazione avviene in laboratorio e gli embrioni ottenuti vengono poi trasferiti nell’utero.
Quanto dura un percorso di PMA?
La durata del percorso di procreazione medicalmente assistita varia in base alla tecnica utilizzata e alle caratteristiche della coppia. Una singola stimolazione ovarica e il relativo transfer embrionale richiedono in genere dalle 3 alle 6 settimane. A questo si aggiungono i tempi della fase diagnostica iniziale, che può durare alcuni mesi, e quelli di eventuali cicli successivi in caso di primo tentativo non andato a buon fine.
Chi può accedere alla PMA in Italia?
In Italia la procreazione medicalmente assistita è regolata dalla Legge 40/2004. Possono accedervi le coppie maggiorenni, di sesso diverso, coniugate o conviventi, in età potenzialmente fertile e con entrambi i partner in vita. È necessaria una diagnosi di infertilità o sterilità certificata da un medico, oppure la presenza di malattie genetiche trasmissibili che rendano necessaria la diagnosi preimpianto.
La PMA è dolorosa?
Le procedure di procreazione medicalmente assistita possono comportare alcuni fastidi, soprattutto nella fase di stimolazione ovarica, durante la quale possono comparire gonfiore addominale, tensione e lievi dolori pelvici. Il prelievo degli ovociti viene eseguito in sedazione, quindi non è doloroso. In generale si tratta di effetti passeggeri e gestibili, che variano da persona a persona.




Nessun commento